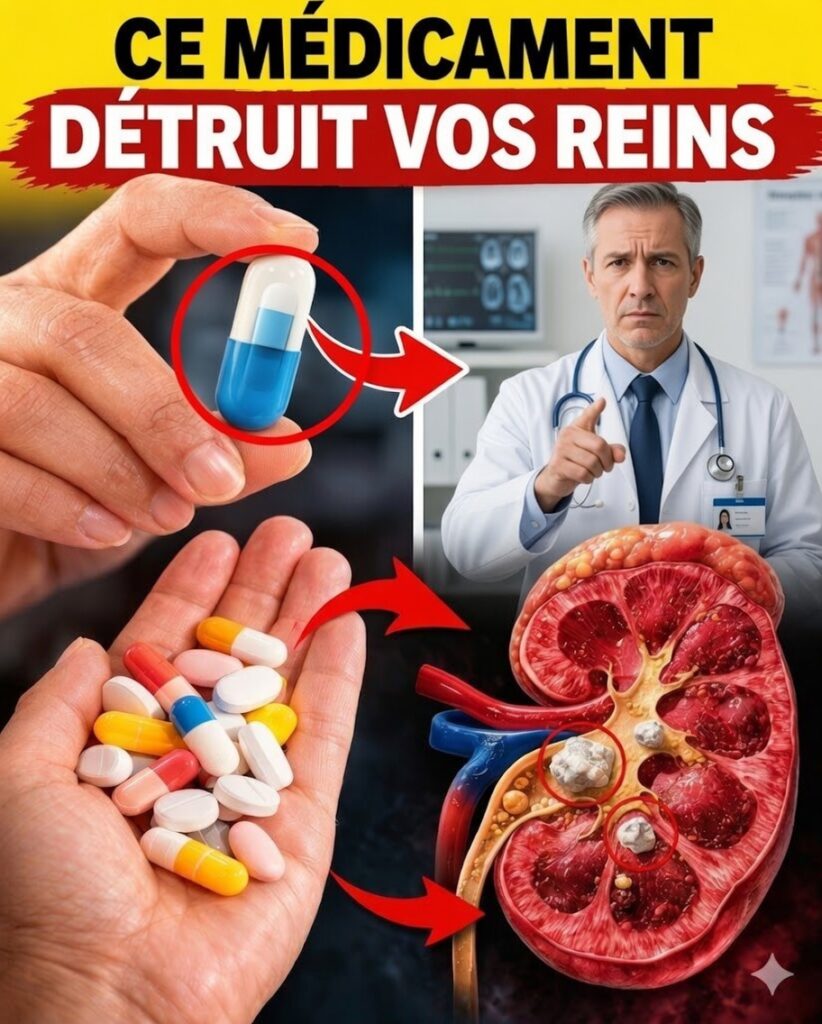
Vos reins peuvent souffrir en silence à cause de médicaments courants — comment les protéger (et parfois récupérer) avant qu’il ne soit trop tard
Vous prenez un comprimé contre la douleur, l’hypertension ou une infection et le soulagement arrive vite. Pourtant, en coulisses, vos reins peuvent en payer le prix sans faire de bruit. Ces organes en forme de haricot fonctionnent 24 h/24 : ils filtrent les toxines, régulent les liquides et participent au contrôle de la pression artérielle.
Le problème, c’est que plusieurs médicaments fréquents peuvent :
- diminuer le débit sanguin vers les reins,
- provoquer une toxicité directe sur certaines cellules,
- déclencher une inflammation pouvant conduire à une lésion rénale aiguë ou à des atteintes plus durables.
Le risque augmente nettement si vous êtes déshydraté, si vous avez plus de 60 ans, ou si vous vivez avec un diabète ou une hypertension. Des données montrent que les atteintes rénales liées aux médicaments représentent une part importante des hospitalisations — et le plus inquiétant, c’est qu’il peut n’y avoir aucun symptôme au début, alors que les dégâts ont déjà commencé.
Poursuivez votre lecture : à la fin, vous trouverez une habitude simple qui peut réduire ce risque de manière significative.
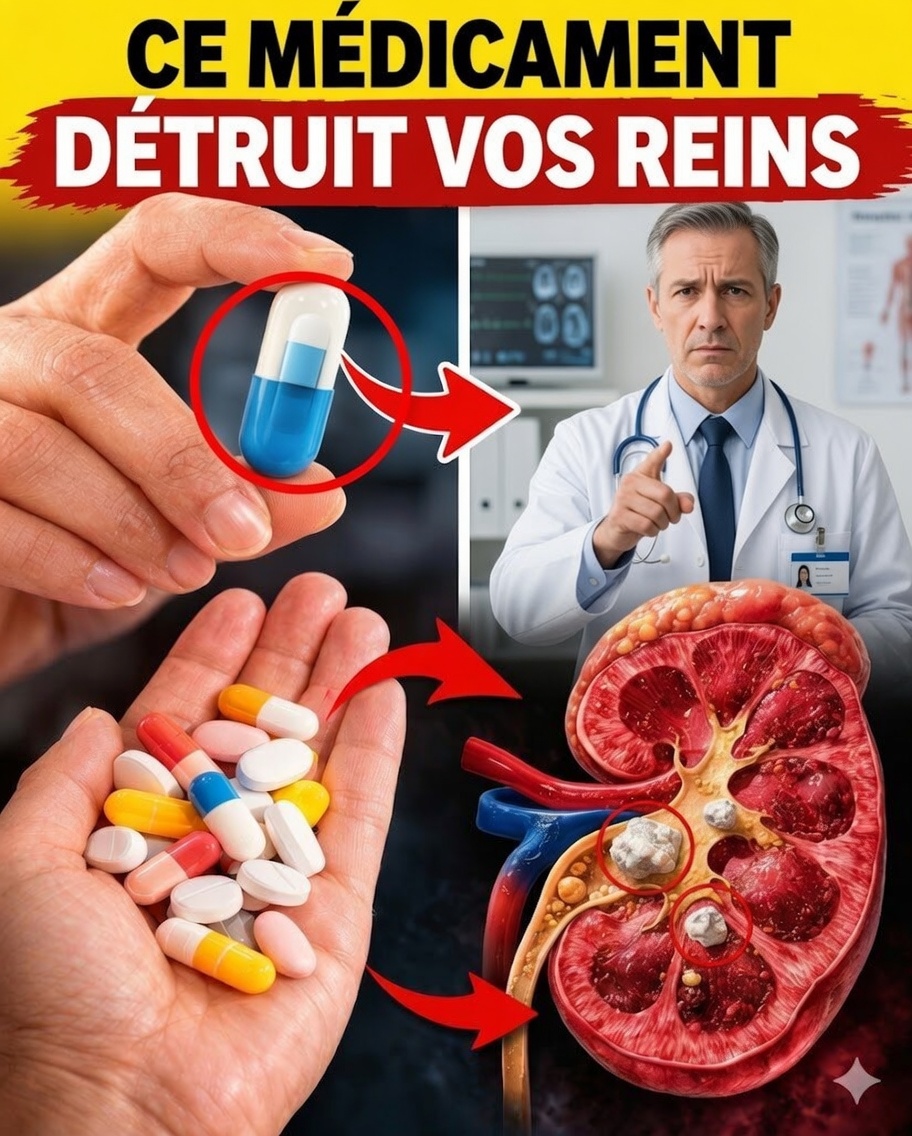
Les 8 médicaments qui peuvent fragiliser vos reins
8) Inhibiteurs de la pompe à protons (IPP)
Des molécules comme l’oméprazole ou l’ésoméprazole sont très utilisées contre le reflux gastro-œsophagien. Cependant, un usage prolongé a été associé à un risque accru d’atteinte rénale chronique et d’inflammations « silencieuses ». En pratique, il est préférable de les utiliser à la dose minimale efficace et sur la durée la plus courte possible, selon avis médical.
7) Certains antibiotiques (ex. gentamicine)
Ces traitements peuvent être indispensables, voire vitaux, mais certains antibiotiques (notamment la gentamicine) peuvent s’accumuler dans les reins et provoquer une toxicité directe. Une surveillance médicale étroite est particulièrement importante lors de traitements prolongés ou chez les personnes fragiles.
6) Diurétiques (ex. furosémide)
Souvent prescrits pour « éliminer l’eau » (œdèmes, insuffisance cardiaque, hypertension), les diurétiques comme le furosémide peuvent favoriser la déshydratation et des déséquilibres en électrolytes. Or, un manque d’eau et des troubles du sodium/potassium peuvent mettre les reins en difficulté. Une hydratation adaptée (selon votre situation médicale) est essentielle.
5) Inhibiteurs de l’ECA et ARA II (ex. lisinopril, losartan)
Les IEC (comme le lisinopril) et les ARA II (comme le losartan) protègent souvent le cœur et, dans de nombreux cas, aident aussi à protéger les reins — notamment chez les personnes hypertendues ou diabétiques. Toutefois, en cas de déshydratation, d’épisode de maladie aiguë ou d’association avec d’autres médicaments, ils peuvent entraîner une baisse transitoire de la fonction rénale. D’où l’importance d’un suivi (tension, créatinine, potassium) avec un professionnel de santé.
4) Paracétamol (acétaminophène)
Le paracétamol est généralement considéré comme sûr lorsqu’il est pris aux doses recommandées. En revanche, un usage excessif, prolongé, ou associé à l’alcool peut contribuer à des dommages au fil du temps. Respecter la posologie et éviter l’automédication prolongée reste la meilleure protection.
3) Anti-inflammatoires non stéroïdiens (AINS : ibuprofène, naproxène)
Les AINS soulagent efficacement douleur et inflammation, mais ils peuvent aussi réduire l’afflux sanguin au niveau des reins, surtout en cas de déshydratation. Une prise fréquente ou prolongée peut accélérer des problèmes rénaux, en particulier chez les personnes âgées ou celles ayant déjà des facteurs de risque.
2) Produits de contraste en radiologie
Utilisés lors d’examens comme certains scanners, les produits de contraste peuvent, chez certaines personnes, provoquer une atteinte rénale, surtout en cas de diabète ou de maladie rénale préexistante. Une stratégie simple et souvent utile : bien s’hydrater avant et après l’examen, selon les consignes de l’équipe médicale.
1) Certains chimiothérapies (ex. cisplatine)
Des médicaments anticancéreux comme la cisplatine sont essentiels, mais peuvent être très toxiques pour les reins. Les protocoles incluent généralement une hydratation encadrée et une surveillance biologique rapprochée afin de limiter le risque.
Comment protéger vos reins dès aujourd’hui
- Révisez régulièrement tous vos traitements (ordonnances, automédication, plantes, compléments) avec un professionnel de santé.
- Hydratez-vous correctement : une urine plutôt claire est souvent un bon indicateur (sans viser l’excès, surtout si vous avez une pathologie cardiaque ou rénale).
- Évitez l’usage prolongé des AINS (ibuprofène, naproxène) sans suivi médical.
- Faites des bilans de fonction rénale périodiques (créatinine, DFG, éventuellement albuminurie), surtout si vous avez des facteurs de risque.
- Soyez attentif à des signaux comme gonflements, fatigue inhabituelle ou changements urinaires (volume, couleur, mousse, fréquence).
Conclusion
Ces exemples rappellent une réalité importante : même des traitements utiles ou indispensables peuvent affecter les reins s’ils sont pris sans précautions. L’objectif n’est pas de créer de la peur, mais de renforcer la vigilance. Des ajustements simples au quotidien peuvent réellement contribuer à préserver votre santé rénale.
Questions fréquentes
Puis-je arrêter un médicament par moi-même ?
Non. N’interrompez jamais un traitement sans avis médical : cela peut être dangereux.
Les suppléments « naturels » sont-ils forcément plus sûrs ?
Pas forcément. Certains compléments ou plantes peuvent aussi nuire aux reins ou interagir avec des médicaments. Vérifiez toujours la composition et demandez conseil.
À quelle fréquence faire des examens rénaux ?
En général, au moins une fois par an, et plus souvent si vous avez des facteurs de risque (diabète, hypertension, âge, antécédents rénaux, traitements à risque).
Avertissement : ce contenu est fourni à titre informatif et ne remplace pas un avis médical professionnel. Consultez un spécialiste avant de commencer, modifier ou arrêter un traitement.