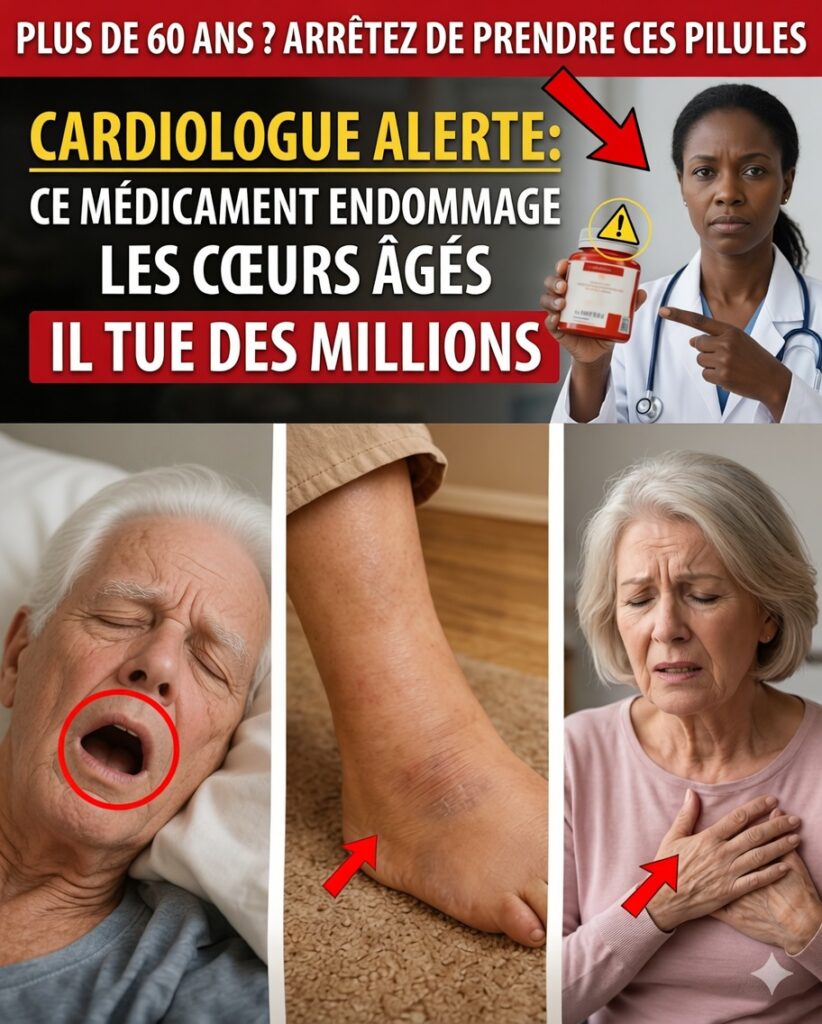
Fatigue, vertiges et gonflements : ce n’est pas forcément l’âge — cela peut venir de vos médicaments
Plus de 40 % des adultes de 65 ans et plus prennent cinq médicaments sur ordonnance (ou plus) chaque jour. Beaucoup de traitements sont reconduits automatiquement au fil des années, parfois sans réévaluation complète. Résultat : certains peuvent contribuer, de façon discrète, à une surcharge du cœur, à des chutes, à de la confusion mentale et à une baisse d’énergie.
Vous est-il déjà arrivé de vous réveiller plus épuisé qu’au moment de vous coucher ? Avez-vous remarqué des chevilles gonflées, des étourdissements en vous levant, ou une mémoire moins fiable ? On met souvent cela sur le compte du vieillissement… mais si ce n’était pas le cas ? Et si le risque principal pour votre cœur n’était pas seulement le cholestérol ou le stress, mais la combinaison de médicaments elle-même ?
Pourquoi les risques augmentent-ils après 60 ans ?
Avec l’âge, l’organisme se transforme :
- Les reins et le foie éliminent les substances plus lentement.
- Les vaisseaux sanguins deviennent plus rigides.
- Les médicaments peuvent rester plus longtemps dans le corps, avec des effets plus marqués.
En parallèle, il devient fréquent de suivre plusieurs traitements pour différentes pathologies. Ce que beaucoup perçoivent comme un « vieillissement normal » peut, dans certains cas, être lié à des effets indésirables ou à des interactions médicamenteuses.
L’impact silencieux sur le cœur
Lorsque plusieurs médicaments sont pris en même temps (polymédication), le risque d’interactions augmente nettement. Les signaux d’alerte peuvent sembler modestes au début — fatigue, gonflement, vertiges — puis s’additionner, jusqu’à favoriser des complications plus sérieuses, notamment cardiovasculaires.
L’histoire de Robert
Robert, 68 ans, prenait six médicaments par jour. Il se plaignait de vertiges, d’une fatigue intense et d’une sensation de brouillard mental. Après avoir failli tomber, il a décidé de revoir l’ensemble de ses traitements avec son cardiologue.
En ajustant les doses et en supprimant progressivement certains médicaments devenus inutiles, Robert a constaté en quelques semaines une amélioration nette : plus d’énergie, une meilleure stabilité et une pensée plus claire. Il a résumé cela par : « J’ai l’impression d’avoir récupéré ma vie. »
5 familles de médicaments courantes pouvant surcharger le cœur
-
Anti-inflammatoires (ibuprofène, naproxène)
Peuvent favoriser la rétention d’eau, augmenter la pression artérielle et solliciter davantage le cœur. -
Benzodiazépines (anxiété, sommeil)
Augmentent le risque de chutes, provoquent de la somnolence et diminuent la clarté mentale. -
Inhibiteurs de la pompe à protons / IPP (oméprazole, etc.)
En usage prolongé, peuvent réduire l’absorption de certains nutriments essentiels, ce qui peut influencer la santé osseuse et l’équilibre cardiaque. -
Diurétiques
Peuvent entraîner déshydratation et déséquilibres électrolytiques, associés à des vertiges et à une charge supplémentaire pour le cœur. -
Bêtabloquants
S’ils sont mal ajustés, ils peuvent ralentir excessivement le rythme cardiaque et provoquer une fatigue marquée.
Point clé : le danger vient souvent moins d’un médicament isolé que de la combinaison entre plusieurs traitements.
Pourquoi la combinaison peut-elle être risquée ?
Prendre cinq médicaments ou plus augmente fortement la probabilité d’effets indésirables. Certaines associations fragilisent les reins, d’autres accentuent les étourdissements — et chaque chute représente un stress important pour l’organisme, pouvant affecter aussi la santé cardiovasculaire.
Les bénéfices d’une approche plus réfléchie
Une réévaluation régulière peut apporter :
- Plus d’énergie au quotidien
- Un meilleur équilibre et moins de risque de chutes
- Davantage de clarté mentale
- Un fonctionnement cardiovasculaire mieux soutenu
- Plus d’indépendance et une meilleure qualité de vie
Options potentiellement plus sûres (avec accompagnement professionnel)
Selon votre situation, il peut être utile d’envisager, avec un professionnel de santé :
- Pour la douleur : compresses, kinésithérapie, alternance chaud/froid
- Pour le sommeil : relaxation, respiration, méditation
- Pour le confort digestif : alimentation équilibrée et adaptée
- Pour la tension artérielle : marche douce et activité physique régulière
Plan d’action simple
-
Semaines 1–2 : notez tous vos médicaments
- nom
- dose
- fréquence
- raison de la prise
-
Mois 1 : prenez rendez-vous pour une revue de médication (médecin et/ou pharmacien)
-
Après 3 mois : suivez l’évolution (énergie, vertiges, gonflements) et renforcez les habitudes favorables à la santé
Conseil pratique : venir avec un proche au rendez-vous peut faciliter la compréhension et la prise de décision.
Ignorer… ou agir ?
Ignorer la situation peut mener à davantage de fatigue, plus de chutes et parfois à des hospitalisations. Agir peut au contraire améliorer la sécurité, l’autonomie et le bien-être.
Beaucoup de personnes ignorent un levier essentiel : la révision et la réduction raisonnée des traitements (déprescription), uniquement avec encadrement médical.
Imaginez dans 30 jours…
Vous marchez plus sûrement, vous avez l’esprit plus clair, vos chevilles sont moins gonflées. Vos médicaments vous aident réellement — au lieu de vous freiner. Ce scénario peut être réaliste, et il commence par une décision simple aujourd’hui.
Question à poser à votre médecin :
« Est-ce que tous ces médicaments sont encore nécessaires pour moi ? »
Questions fréquentes
-
Ces médicaments sont-ils toujours dangereux ?
Non. Beaucoup sont indispensables. L’essentiel est d’avoir le bon traitement, à la bonne dose, avec une réévaluation régulière. -
À quelle fréquence faut-il revoir sa liste de médicaments ?
Au minimum une fois par an, et plus tôt si de nouveaux symptômes apparaissent. -
Est-ce utile de vérifier même si je pense que c’est “juste l’âge” ?
Oui. Des ajustements simples peuvent parfois améliorer nettement la qualité de vie.
Avertissement : ce contenu est informatif et ne remplace pas un avis médical. N’arrêtez ni ne modifiez jamais un traitement sans l’accord d’un professionnel de santé.