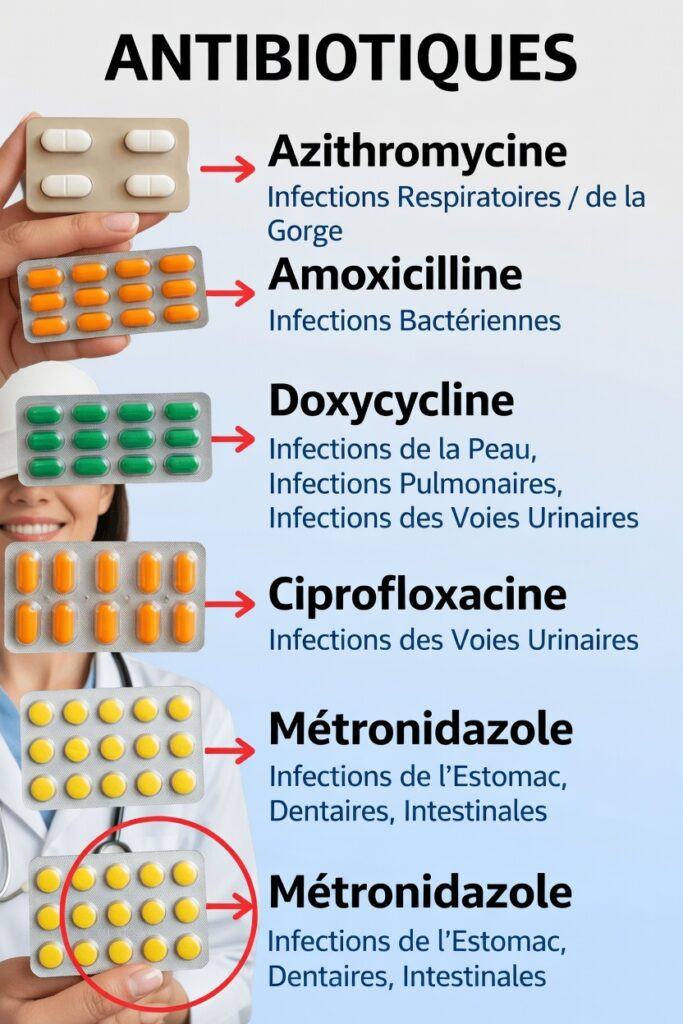
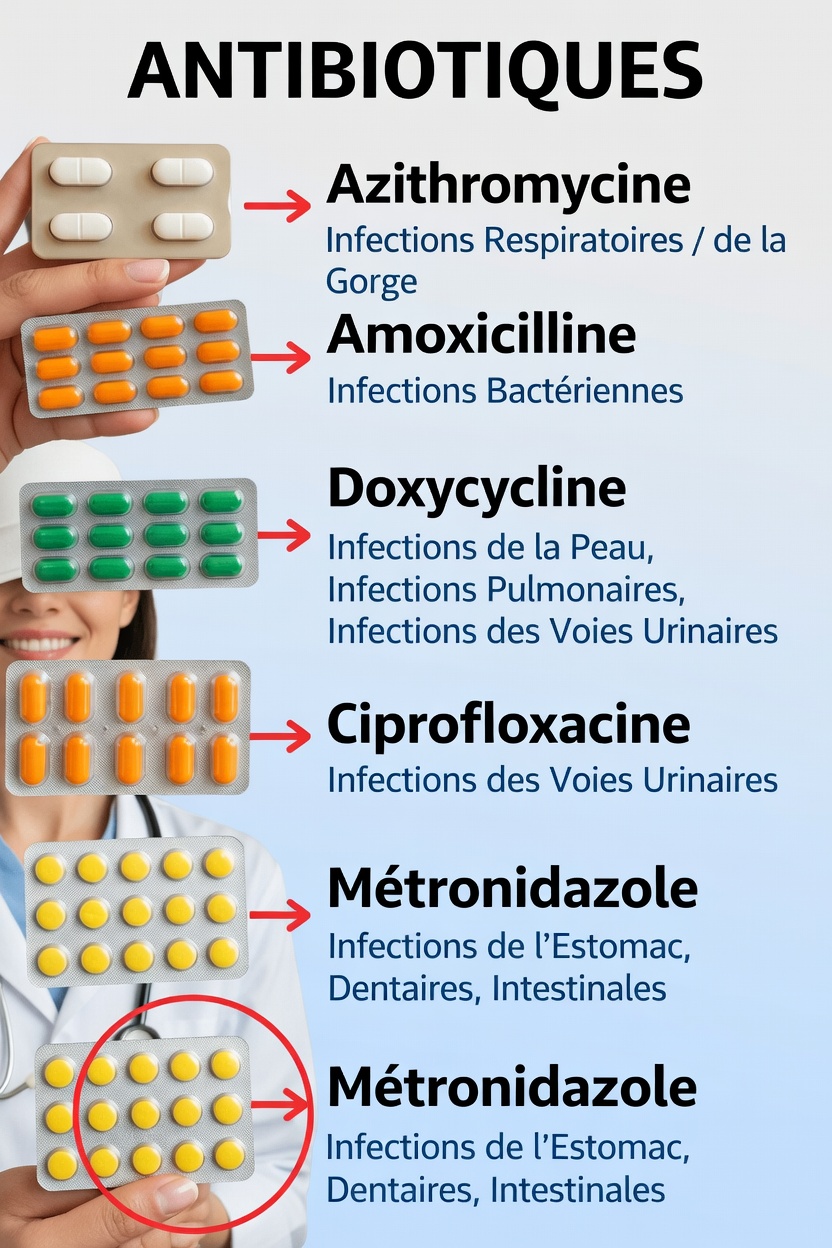
Mieux comprendre 5 antibiotiques très utilisés
Il arrive qu’une infection banale dure plus longtemps que prévu et devienne source d’inquiétude : mal de gorge qui traîne, problème urinaire, irritation de la peau… Dans de nombreux cas d’infections bactériennes, les antibiotiques font partie du traitement proposé par le professionnel de santé. Lorsqu’ils sont bien choisis et correctement utilisés, ils peuvent accélérer la guérison. En revanche, leur surconsommation ou leur usage inadapté favorise un problème majeur : la baisse d’efficacité liée aux résistances.
Dans ce guide, nous passons en revue cinq antibiotiques largement connus — azithromycine, amoxicilline, doxycycline, ciprofloxacine et métronidazole — afin de mieux comprendre dans quels types d’infections ils sont généralement utilisés.
Saisir ces bases permet de poser de meilleures questions à votre médecin, de participer activement aux décisions de traitement et d’adopter des comportements plus responsables vis-à-vis des antibiotiques. Restez jusqu’à la fin pour des conseils pratiques sur leur bon usage.
Pourquoi ces cinq antibiotiques se démarquent-ils ?
Ces médicaments apparaissent régulièrement dans les ordonnances car ils couvrent un large éventail d’infections bactériennes fréquentes. Les données des autorités de santé montrent qu’ils font partie des options les plus évoquées pour les infections de tous les jours.
Les connaître permet de comprendre pourquoi un médecin choisit l’un plutôt qu’un autre, en fonction :
- de la zone du corps atteinte,
- des bactéries le plus souvent en cause,
- et du profil du patient.
Azithromycine : fréquemment utilisée pour les voies respiratoires et la gorge
L’azithromycine appartient à la famille des macrolides. Elle est souvent envisagée pour certaines infections des voies respiratoires (bronches, poumons) et des affections bactériennes de la gorge, lorsque le médecin estime qu’une bactérie est impliquée.
Un de ses atouts est la durée de traitement généralement plus courte que d’autres antibiotiques, ce qui la rend pratique dans de nombreuses situations. Des études montrent que les macrolides peuvent aider à traiter des infections respiratoires acquises dans la communauté lorsqu’elles sont d’origine bactérienne, avec parfois une amélioration relativement rapide de symptômes comme la toux persistante ou l’inflammation des bronches.
Son spectre d’action assez large explique aussi qu’elle soit proposée, dans certains protocoles, pour d’autres contextes bien spécifiques, toujours sur prescription médicale.
Amoxicilline : un pilier pour de nombreuses infections courantes
L’amoxicilline, issue de la famille des pénicillines, compte parmi les antibiotiques les plus prescrits dans le monde. Elle est fréquemment utilisée pour traiter diverses infections bactériennes touchant notamment :
- les oreilles (otites),
- les sinus (sinusites),
- la peau et certains tissus mous,
- parfois la sphère ORL ou les voies respiratoires, selon les recommandations locales.
Les pénicillines restent des options de première intention dans de nombreux cas simples, en raison de leur efficacité éprouvée depuis des décennies. L’amoxicilline est disponible sous plusieurs formes (comprimés, gélules, suspensions buvables), ce qui facilite son utilisation chez l’adulte comme chez l’enfant.
L’essentiel à retenir : c’est un antibiotique polyvalent, mais son choix doit toujours être aligné sur le type de bactérie le plus probable et sur les résistances connues dans la région.
Doxycycline : polyvalente pour la peau, le thorax et les voies urinaires
La doxycycline fait partie de la famille des tétracyclines. Elle est connue pour couvrir un champ assez large d’infections, par exemple :
- certaines infections de la peau et des tissus cutanés,
- des infections respiratoires (notamment certaines bronchites ou pneumonies),
- certaines infections urinaires,
- et divers autres contextes ciblés (selon les recommandations nationales).
Les tétracyclines sont réputées pour leur large spectre d’action contre de nombreux types de bactéries, ce qui rend la doxycycline intéressante lorsque plusieurs germes sont susceptibles d’être impliqués. Elle est aussi parfois utilisée dans des situations liées à des expositions en extérieur (piqûres, morsures, maladies transmises par des tiques, selon les régions et les protocoles) ou pour certaines affections cutanées chroniques.
Autre point pratique : la doxycycline peut être utilisée seule ou en association avec d’autres antibiotiques, en fonction de la nature de l’infection et de la stratégie thérapeutique choisie.
Ciprofloxacine : souvent associée aux infections urinaires
La ciprofloxacine est un fluoroquinolone. Elle est fréquemment citée lorsqu’il est question d’infections urinaires, car elle est active contre plusieurs bactéries responsables de ce type d’infections.
Dans les recommandations de diverses autorités de santé, les fluoroquinolones peuvent être retenues pour certaines infections urinaires compliquées ou lorsque d’autres antibiotiques ne sont pas adaptés ou ont échoué. Toutefois, en raison de l’évolution des résistances et de possibles effets indésirables, ces médicaments sont aujourd’hui utilisés avec plus de prudence et de discernement.
La ciprofloxacine illustre bien l’idée que le choix d’un antibiotique dépend :
- de la localisation de l’infection,
- des bactéries en cause dans la région,
- et des résistances observées au fil du temps.
Métronidazole : ciblé sur l’intestin, la bouche et certaines zones abdominales
Le métronidazole a une particularité : il est spécialement actif contre les bactéries anaérobies (qui se développent en absence d’oxygène) et contre certains parasites. Il est donc fréquemment prescrit pour des infections :
- gastro-intestinales ou abdominales,
- bucco-dentaires (par exemple certains abcès),
- et d’autres infections profondes où ces micro-organismes sont impliqués.
Les études confirment son rôle clé dans les infections mixtes où des bactéries anaérobies participent au tableau clinique, comme certains problèmes intestinaux ou des abcès dentaires. C’est un antibiotique de référence dans de nombreux protocoles pour ces situations.
Cet exemple souligne que tous les antibiotiques ne se valent pas : chacun a son domaine d’excellence, ce qui permet d’adapter la thérapie au type d’infection.
Vue d’ensemble : en quoi ces antibiotiques diffèrent-ils ?
Pour résumer rapidement les points forts de chacun :
- Azithromycine – Cure souvent plus courte, fréquemment utilisée pour les infections respiratoires et de la gorge.
- Amoxicilline – Grand classique pour de nombreuses infections bactériennes courantes (oreilles, sinus, peau, etc.).
- Doxycycline – Large spectre incluant peau, thorax et voies urinaires, utile dans diverses situations.
- Ciprofloxacine – Souvent choisie pour certaines infections urinaires, en tenant compte des résistances et des recommandations.
- Métronidazole – Spécialiste des bactéries anaérobies et de certaines infections digestives et dentaires.
Ces différences aident à comprendre pourquoi deux personnes présentant des symptômes apparemment proches peuvent recevoir des antibiotiques distincts.
Comment les médecins choisissent-ils un antibiotique ?
Plusieurs paramètres entrent en jeu dans la décision :
- Localisation de l’infection : peau, poumons, intestin, urines, bouche, etc.
- Type de bactérie suspectée : selon les symptômes, l’âge, les antécédents et l’épidémiologie locale.
- Profil du patient : allergies connues (par exemple aux pénicillines), maladies associées, traitements en cours, grossesse, âge.
- Résistances locales : les « cartes de résistance » aident à savoir quels antibiotiques sont encore efficaces dans une région donnée.
- Gravité de l’infection : cas simple pouvant être traité en ambulatoire ou tableau sévère nécessitant un traitement plus agressif ou en milieu hospitalier.
Ces éléments combinés permettent d’optimiser les chances de guérison tout en limitant le risque de favoriser des bactéries résistantes.
Pourquoi bien connaître les antibiotiques est essentiel aujourd’hui
La résistance aux antibiotiques se développe lorsque des bactéries s’adaptent et ne sont plus facilement détruites par les traitements habituels. Cette évolution est souvent liée à :
- un usage trop fréquent ou non justifié,
- des cures interrompues trop tôt,
- l’automédication ou le partage de médicaments.
Les organisations de santé publique (comme le CDC ou l’OMS) insistent sur l’importance d’une utilisation raisonnée afin de préserver ces médicaments indispensables pour l’avenir.
Quelques points clés :
- Les antibiotiques agissent contre les bactéries, pas contre les virus (ils ne soignent pas une grippe ou un rhume simple).
- Terminer le traitement prescrit, même si l’on se sent mieux, réduit le risque que certaines bactéries survivent et deviennent plus résistantes.
- Une meilleure information des patients améliore la qualité du dialogue avec les médecins et diminue les prescriptions inutiles.
Conseils pratiques pour un usage responsable des antibiotiques
Voici des réflexes concrets à adopter :
-
Toujours consulter un professionnel de santé avant de prendre un antibiotique.
- Ne jamais utiliser les restes d’un ancien traitement.
- Ne jamais partager ses antibiotiques avec un proche, même si les symptômes semblent similaires.
-
Suivre la prescription jusqu’au bout, à la dose et à la durée indiquées, même en cas d’amélioration rapide.
-
Poser des questions à votre médecin ou pharmacien, par exemple :
- « S’agit-il d’une infection bactérienne ou virale ? »
- « Quels effets secondaires possibles dois-je surveiller ? »
- « Que faire si j’oublie une dose ? »
-
Prévenir plutôt que guérir :
- lavage des mains régulier,
- couvrir sa bouche en toussant ou en éternuant,
- manipuler et cuire les aliments en toute sécurité,
- tenir à jour ses vaccinations quand c’est recommandé.
-
Rester informé : les recommandations évoluent avec le temps, au gré des résistances observées. Les traitements d’hier ne sont pas forcément ceux de demain.
Un point supplémentaire souvent évoqué : l’association d’un probiotique pendant une cure d’antibiotiques, sous conseil médical, peut parfois aider à maintenir un certain équilibre de la flore intestinale.
En résumé : la connaissance au service de meilleurs choix
Les cinq antibiotiques présentés — azithromycine, amoxicilline, doxycycline, ciprofloxacine et métronidazole — jouent un rôle important dans la prise en charge de nombreuses infections bactériennes courantes. En comprenant mieux leurs utilisations typiques, vous devenez un partenaire plus informé dans votre parcours de soins.
L’objectif n’est pas de se soigner seul, mais de pouvoir échanger de façon éclairée avec les professionnels de santé. Un usage responsable permet de préserver l’efficacité de ces médicaments, pour vous-même et pour la collectivité.
Foire aux questions (FAQ)
Que faire si l’antibiotique ne semble pas fonctionner ?
Si vos symptômes ne s’améliorent pas, s’aggravent ou si de nouveaux signes apparaissent, contactez rapidement votre médecin. Il pourra :
- vérifier si le diagnostic initial était correct,
- adapter la dose ou la durée,
- changer d’antibiotique,
- ou rechercher une autre cause (virus, autre maladie, complication).
Puis-je consommer de l’alcool avec ces antibiotiques ?
Cela dépend du médicament. Avec certains, l’alcool est fortement déconseillé, notamment avec le métronidazole, en raison de réactions possibles désagréables ou dangereuses. Pour chaque traitement, demandez toujours l’avis de votre médecin ou de votre pharmacien et lisez attentivement la notice.
Existe-t-il des alternatives « naturelles » aux antibiotiques ?
Le repos, une bonne hydratation et une alimentation équilibrée soutiennent les défenses naturelles de l’organisme, mais ne remplacent pas un antibiotique lorsqu’une infection bactérienne justifie ce type de traitement. Pour des infections avérées et potentiellement graves, il est essentiel de suivre les recommandations d’un professionnel de santé, qui décidera si un antibiotique est nécessaire ou non.